Bei der diabetischen Retinopathie handelt es sich um eine Folgeerkrankung, die bei Patienten mit Diabetes mellitus auftreten kann. Hierbei lässt das Sehvermögen nach, es kann sogar zur Erblindung kommen.
Die diabetische Retinopathie oder diabetische Netzhauterkrankung ist eine Schädigung der Netzhaut, auch Retina genannt. Dies kann geschehen, wenn der Blutzuckerspiegel über lange Zeit zu hoch ist und kann somit Menschen mit Diabetes Typ 1 und Diabetes Typ 2 betreffen.
Die Netzhaut im Auge ist aus Nervenzellen gemacht. Wenn der Blutzuckerspiegel über lange Zeit zu hoch ist, so kann er diese kleinen Blutgefäße, die sich in der Netzhaut befinden schädigen. Sie erhalten zu wenig Sauerstoff. Es werden zwar neue Blutgefäße gebildet, diese sind aber nicht sehr stabil. Die Folge für den Betroffenen ist, ein zunehmend schlechteres Sehen und am Ende, im schlimmsten Fall, sogar die Erblindung eines oder beider Augen.
Verlauf der diabetischen Retinopathie
Die diabetische Retinopathie verläuft in zwei Stadien:
-
- Nicht-proliverative diabetische Retinopathie
Hierbei handelt es sich um das Anfangsstadium, welches sich in der Regel noch behandeln lässt. - Proliferative diabetische Retinopathie
Dieses Stadium beginnt nach Jahren und hier ist die Schädigung meist so groß, dass eine Erblindung droht.
- Nicht-proliverative diabetische Retinopathie
Tipp: Es gibt noch eine spezielle Sonderform, welche sich diabetische Makulopathie nennt. Hier wird die Netzhaut um die Makula beschädigt und dies ist der Ort, an dem das Auge am schärfsten sieht.
Im Anfangsstadium, also bei der nicht-proliverative diabetischen Retinopathie, bilden sich die Gefäße noch nicht neu. Das Augengewebe wird aber dennoch schon schlecht durchblutet und die Netzhaut somit mit zu wenig Sauerstoff versorgt. Bereits in diesem Stadium kann der Augenarzt Veränderungen in der Netzhautstruktur erkennen, wenn der den Augenhintergrund untersucht. In der Regel merkt der Betroffene davon aber noch nichts. Manche Betroffene klagen aber auch schon in diesem frühen Stadium über eine mangelnde Sehfähigkeit.
Sobald die Erkrankung in die proliverative diabetische Retinopathie übergeht, hat der Sauerstoffmangel die Netzhaut schon stark geschädigt. Der Körper versucht nun, diesen Sauerstoffmangel zu beheben, indem er neue Blutgefäße bildet. Diese weisen aber keine Stabilität auf und neigen zum Platzen, was sich als Einblutungen im Auge zeigt. Für den Betroffenen ist dieses Stadium eine große Gefahr, denn er wird jetzt schon schlecht sehen und droht zu erblinden.
Eine Sonderform ist die diabetische Makulopathie. Da hier der Punkt des schärfsten Sehens geschädigt wird, haben diese Personen große Probleme im Alltag und beim Autofahren.
Eine diabetische Retinopathie erkennen
Das Sehvermögen wird zwar immer schlechter, doch dieser Vorgang dauert seine Zeit. Zu Beginn der Erkrankung verläuft alles noch relativ langsam und wird somit von den meisten Betroffenen nicht bemerkt. Je länger die Erkrankung aber unerkannt bleibt, umso schneller wird sie später voranschreiten.
Es gibt aber auch Akutsymptome:
-
- Dunkle Flecken im Gesichtsfeld
- Sehen von schwarzen Pünktchen (Rußregen)
- Sehen von Lichtblitzen
- Plötzliche Gesichtsfeldausfälle
Das Sehen von Flecken oder Rußregen geschieht dann, wenn ein Gefäß der Netzhaut reißt und Einblutungen der Netzhaut entstehen.
Wer Lichtblitze sieht oder gar Gesichtsfeldausfälle hat, sollte sofort einen Augenarzt aufsuchen. Es kann sein, dass sich die Netzhaut abgelöst hat. Unbehandelt führt dies zur Erblindung und das kann auch nicht mehr behoben werden.
Wodurch entsteht die diabetische Retinopathie?
Wenn Diabetiker schlecht mit ihren Medikamenten eingestellt sind und sich nicht an einen Ernährungsplan halten, so ist der Blutzuckerspiegel meist zu hoch. Passiert dies gelegentlich, ist es in der Regel kein Problem, doch wenn er dauerhaft zu hoch ist, schadet das dem ganzen Körper. Grundsätzlich ist das Risiko an einer diabetischen Retinopathie zu erkranken bei einem schlecht eingestellten Blutzucker sehr hoch.
Im Blut befinden sich in diesem Fall sehr viele Zuckermoleküle, welche sich an die Innenwände der kleinen Blutgefäße heften – auch an die Allerkleinsten. Ärzte sprechen dann von einer Mikroangiopathie, welche hauptsächlich die Nierengefäße und Netzhautgefäße betrifft.
Sind die Gefäßschäden so groß, dass die Nervenzellen in der Netzhaut nicht mehr mit ausreichend Sauerstoff und Blut versorgt werden, so sterben sie. Ebenso kann es dazu kommen, dass die Kapillaren nicht mehr richtig dicht sind. Das Blut tritt aus und ist für die Nervenzellen in der Netzhaut auch schädlich.
Doch nicht nur der Blutzucker alleine ist daran schuld, es gibt eine Reihe weiterer Erkrankungen, die als Risiko gelten. Meist leiden Diabetiker aber auch unter diesen Erkrankungen, was Ärzte auch ein metabolisches Syndrom nennen.
Zu den Risikofaktoren gehören:
-
- Erhöhte Blutfettwerte
- Rauchen
- Hypertonie (Bluthochdruck)
- Hormone (z. B. Schwangerschaft, Pubertät)
Wie stellt der Arzt die Diagnose diabetische Retinopathie?
Der Hausarzt bezieht hier den Augenarzt in die Behandlung ein. Dieser wird sich erst ausführlich über die Krankengeschichte informieren und auch die letzten Blutwerte eingehend studieren. Der Betroffene sollte hierbei dem Augenarzt auch alle Symptome bezüglich seiner Augen nennen.
Meist wird der Augenarzt ein paar Fragen stellen. Er will wissen, wie lange der Betroffene schon an dem Diabetes leidet und ob …
-
- er häufig verschwommen oder manchmal schwarze Punkte sieht
- ein Bluthochdruck diagnostiziert wurde
- er raucht
- erhöhte Blutfette bekannt sind
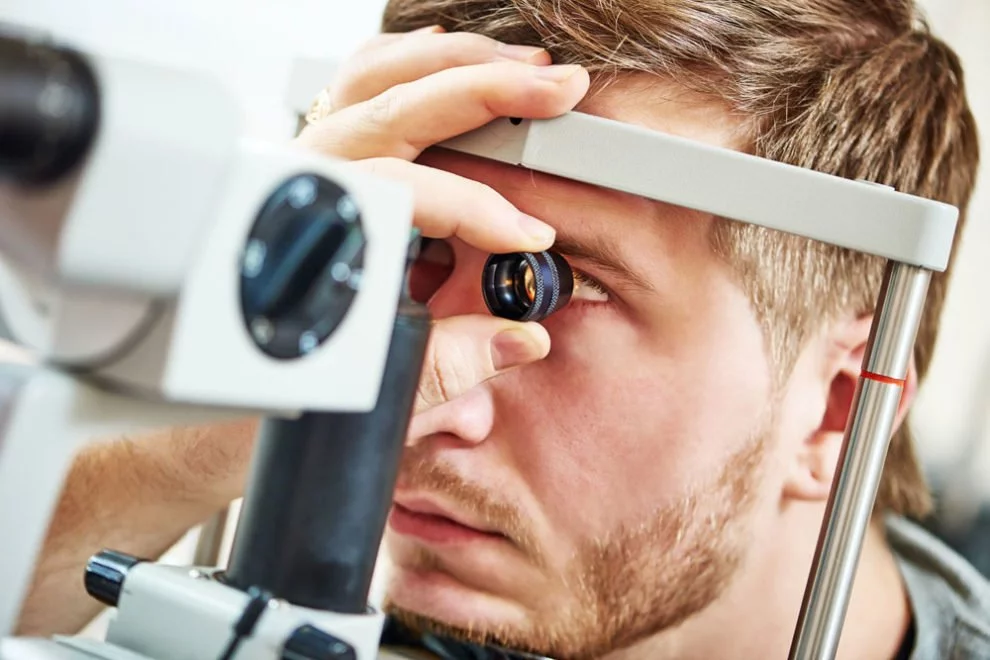
Bei der Untersuchung wird er eine Augenspiegelung durchführen. Diese wird auch Ophthalmoskopie genannt. Dabei kann er den Augenhintergrund sehen und bei fortgeschrittener Retinopathie sogar die geschädigten Blutgefäße. Ebenso sieht er andere Veränderungen, wie Einblutungen, Aneurysmen oder Netzhautinfarkte. Für den Patienten ist die Untersuchung vollkommen unproblematisch und sie schmerzt auch nicht.
Sollte der Befund für den Augenarzt nicht eindeutig sein, wird der weitere Untersuchungen vornehmen, wie eine Fluoreszenzangiografie oder einer optischen Kohärenztomografie.
Lässt sich die diabetische Retinopathie behandeln?
Ein Hauptaugenmerk ist auf die Blutzuckerwerte zu legen. Deshalb wird sich der Augenarzt auch mit dem behandelnden Hausarzt oder Diabetologen beraten. Es ist wichtig, dass die Blutzuckerwerte gut eingestellt werden. Als Therapie kämen hier je nach Höhe der Blutzuckerwerte und des Langzeitwertes eine Ernährungsumstellung, eine Therapie mit Tabletten oder eine Insulin-Therapie infrage. Dies liegt jedoch ganz im Ermessen des Arztes.
Bei der Blutzuckereinstellung wird ein HbA1c (Blutzuckerlangzeitwert) von 6,5 bis 7,5 Prozent in Erwägung gezogen. Welches Ziel der Arzt aber vorgibt, hängt vom Patienten und seinen ganzen Erkrankungen ab.
Grundsätzlich wird der Arzt auch dazu raten, sofort das Rauchen aufzugeben und auch auf Alkohol weitestgehend zu verzichten. Diese beiden Faktoren, schädigen ebenfalls die Blutgefäße.
Der Augenarzt hat aber auch die Möglichkeit, zusätzlich eine Behandlung anzusetzen. So gibt es verschiedene Möglichkeiten:
-
- Laser-Therapie
- Medikamentöse Injektion in den Glaskörper
- Glaskörperentfernung
All diese Behandlungsmöglichkeiten haben ihre Vor- und Nachteile. So kann die Laser-Therapie zwar eine drohende Erblindung durch die diabetische Retinopathie verhindern, doch es kann nach der Behandlung zu Sehstörungen wie Nachtblindheit kommen. Bei den Injektionen ist das Problem, dass einige Medikamente offiziell nicht zugelassen sind. Das bedeutet, der Patient wird darüber aufgeklärt und entscheidet praktisch auf eigenes Risiko, die Behandlung zu machen. Viele Patienten berichten aber auch darüber, dass diese Injektionen äußerst schmerzhaft sind. Bei der Glaskörperentfernung wird ein operativer Eingriff unter örtlicher Betäubung durchgeführt. Zwar ist es mittlerweile ein Routine-Eingriff, doch steigt für den Patienten auch das Risiko, einen Grauen Star zu bekommen.
Die Prognose der diabetischen Retinopathie
Das Fortschreiten dieser chronischen Erkrankung lässt sich mit den verschiedenen Behandlungsmethoden gut verlangsamen. Auch die eventuell folgenden Komplikationen, die die Erkrankung mit sich führt, wie Grüner Star oder Netzhautablösung, lassen sich weitestgehend verlangsamen. Jedoch müssen Betroffene auch wissen, dass sich die Erkrankung nicht stoppen lässt.
Grundsätzlich ist es für Betroffene deshalb wichtig, gut mit dem Arzt zusammen zu arbeiten und sich auch an seine Empfehlungen zu halten. Auch wenn eine Ernährungsumstellung hart sein mag, so lohnt sie sich und senkt die Blutzuckerwerte. Auf diese Weise gewinnt man Zeit, um die Sehkraft so lange es geht, zu erhalten. Macht man dies nicht, so ist eine Erblindung die Folge, die auch kein Arzt, trotzt besten medizinischen Könnens, abwenden kann.
Beitragsbild: © Kadmy / stock.adobe.com