Die Arteriosklerose, umgangssprachlich als Arterienverkalkung bekannt, ist die häufigste Gefäßerkrankung überhaupt. Die Verengung der Gefäße und die damit verbundene Minderdurchblutung führen zu zahlreichen Folgeerkrankungen.
Was ist Arteriosklerose?
Die Arteriosklerose ist eine Gefäßerkrankung, die die Arterien des Körpers betrifft. Die Krankheit entwickelt sich langsam über mehrere Jahrzehnte und bleibt lange symptomlos. Folgeerscheinungen der Gefäßverkalkung wie Thrombosen, Herzinfarkt oder Schlaganfall gehören zu den häufigsten Todesursachen in der westlichen Welt.
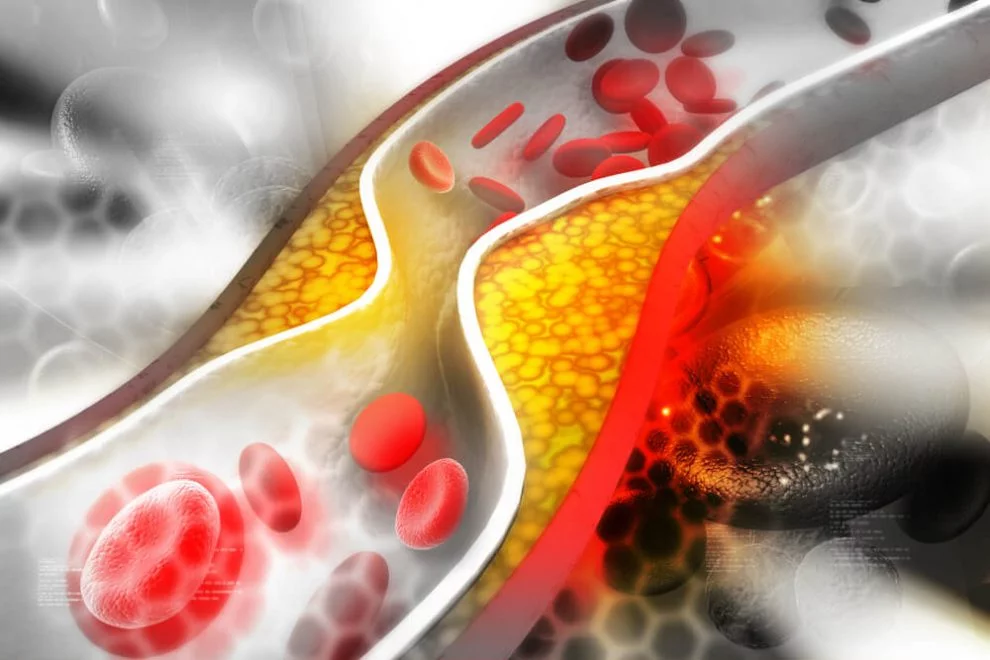
Typisches Kennzeichen der Arteriosklerose ist eine fortschreitende Schädigung der arteriellen Gefäßwände. Bluthochdruck und kleine Verletzungen können die innere Arterienwandschicht, die sogenannte Intima, schädigen. Es bildet sich ein Ödem, in das sich Blutzellen, Fettsäuren und Cholesterine einlagern. Auch Calciumphosphat, Kollagenfasern und Proteoglykane finden ihren Weg in die Arterienwandschicht. Anders als oft vermutet treten die Ablagerungen also nicht im Inneren des Blutgefäßes, sondern in der Gefäßwand auf. Durch die Einlagerungen entwickelt sich eine Entzündung, die mit Wucherungen der Zellwand und einer bindegewebigen Umwandlung einhergeht. Es entstehen atherosklerotische Plaques und Verkalkungen. Dadurch kommt es zu einer Verhärtung und Verdickung der Arterienwände. Die Folgen sind Verengungen der Arterien und eine Abnahme der Gefäßelastizität, sodass kein normaler Blutfluss mehr möglich ist.
Prinzipiell kann sich die Arteriosklerose in jedem arteriellen Gefäß des Körpers manifestieren. Wenn große, mittlere und kleinere Gefäße von den arteriosklerotischen Veränderungen betroffen sind, spricht man von einer Makroangiopathie. Eine Mikroangiopathie bezieht sich immer auf die kleinsten Blutgefäße, die sogenannten Kapillaren.
Arteriosklerose – Ursachen
Die genaue Entstehung ist noch nicht vollständig geklärt. Jedoch sind verschiedene Risikofaktoren bekannt, die die Gefäßverkalkung begünstigen.
Die genetische Veranlagung, das männliche Geschlecht sowie das steigende Lebensalter gehören zu den Risikofaktoren, die sich nicht beeinflussen lassen. Es gibt aber auch verschiedene beeinflussbare Faktoren. Diese lassen sich in Risikofaktoren erster und zweiter Ordnung unterteilen.
Zu den Risikofaktoren erster Ordnung gehören Fettstoffwechselstörungen, die mit erhöhten LDL-Cholesterinwerten, erhöhten Triglyceridwerten und einem verminderten HDL-Cholesterin einhergehen. LDL transportiert Cholesterinanteile im Blut zu den Zellen und unterstützt so die Einlagerung in die Gefäßwände. Auch Triglyceride fördern die Bildung von arteriosklerotischen Einlagerungen und von Thrombosen. Insbesondere wenn sie mit einem erhöhten Cholesterinspiegel einhergehen, stellen die Fettsäuren ein Risiko für die Gefäßgesundheit dar. HDL-Cholesterin kann im Gegensatz zum LDL-Cholesterin Cholesterin aus dem Gewebe abtransportieren und wirkt somit anti-atherogen. Ein niedriger HDL-Spiegel stellt unabhängig vom LDL-Cholesterin ein Risiko für Herz-Kreislauf-Erkrankungen dar. So haben Patienten mit einem niedrigen LDL- und einem niedrigen HDL-Cholesterinspiegel trotz des niedrigen LDL-Cholesterins ein um bis zu 40 Prozent höheres Risiko für Herzkrankheiten und Erkrankungen des Kreislaufsystems.
Ebenso sind Bluthochdruck und die Stoffwechselerkrankung Diabetes mellitus Risikofaktoren erster Ordnung. Insbesondere in der Kombination mit Übergewicht und Fettstoffwechselstörungen besteht eine deutlich erhöhte Gefahr, im Verlauf des Lebens eine arteriosklerotisch bedingte Herz-Kreislauf-Erkrankung zu erleiden.
Das metabolische Syndrom, auch als tödliches Quartett bezeichnet, ist neben dem Rauchen der bedeutendste Risikofaktor für Erkrankungen des arteriellen Gefäßsystems. Es ist durch vier Faktoren gekennzeichnet: abdominell betonte Fettleibigkeit, Bluthochdruck, Fettstoffwechselstörung und Insulinresistenz. Die Hauptursachen für das metabolische Syndrom sind Überernährung mit dem vermehrten Verzehr von tierischen Fetten und chronischer Bewegungsmangel. Die Erkrankung betrifft deshalb überwiegend Menschen aus den westlichen Industriestaaten.
Risikofaktoren zweiter Ordnung sind neben erhöhten Lipoproteinen auch negativer Stress und eine sogenannte Hyperhomocysteinämie. Homocystein ist ein Zwischenprodukt, das beim Abbau der essentiellen Aminosäuren entsteht. Das Abbauprodukt steht in Verdacht, Herz-Kreislauf-Erkrankungen wie die Arteriosklerose zu begünstigen.
Sind nur zwei Risikofaktoren der ersten Ordnung vorhanden, so besteht bereits ein vierfach erhöhtes Infarktrisiko. Liegen drei Risikofaktoren vor, ist das Risiko sogar um den Faktor zehn erhöht.
Arteriosklerose – Symptome
Die arteriosklerotischen Gefäßveränderungen führen zu Durchblutungsstörungen und damit zu einer Minderversorgung der nachgeschalteten Gewebe und Organe. Je nach Lokalisation der Arteriosklerose können unterschiedliche Folgeerkrankungen entstehen. Bis zu den ersten Symptomen können jedoch mehrere Jahre oder sogar Jahrzehnte vergehen. Wenn die Gefäßveränderungen schon in sehr jungen Jahren beginnen, können erste Beschwerden bereits im Alter von 30 bis 40 Jahren auftreten. Normalerweise manifestiert sich die Arteriosklerose aber erst im höheren Alter.
Wenn die Herzkranzgefäße von den arteriosklerotischen Veränderungen betroffen sind, spricht man von einer Koronaren Herzkrankheit (KHK). Leitsymptom der KHK ist die Angina pectoris. Darunter versteht man anfallsweise auftretende Schmerzen oder Engegefühle in der Brust, die die Folge einer Minderdurchblutung des Herzmuskels sind. Ein Verschluss der verengten Herzkranzgefäße kann einen Herzinfarkt zur Folge haben.
Eine Verkalkung der Halsschlagader kann hingegen durch eine starke Verengung oder auch durch losgelöste Plaques einen Schlaganfall auslösen. Die Folgen des Schlaganfalls hängen von der Lokalisation und dem Ausmaß der Schädigung ab. Typische Symptome eines Schlaganfalls sind neurologische Ausfälle, die sich durch Sprachstörungen, Lähmungen oder Missempfindungen äußern.
Sind die Arterien der Beine und des Beckens infolge der Arteriosklerose verengt, kommt es zu Durchblutungsstörungen der Muskulatur. Die Folge ist die periphere arterielle Verschlusskrankheit (pAVK). Diese ist durch starke Schmerzen in den betroffenen Extremitäten gekennzeichnet, die meist nach einer kurzen Gehstrecke auftreten. Wenn die Betroffenen stehen bleiben, lässt der Schmerz nach. Patienten mit pAVK legen somit häufiger Pausen beim Gehen ein. Damit diese Pausen ihren Mitmenschen nicht auffallen, verweilen sie häufig vor einem Schaufenster und betrachten dies so lange, bis sie weiter gehen können. Dieses Phänomen hat der pAVK zu dem Namen Schaufensterkrankheit verholfen. Im fortgeschrittenen Stadium der Erkrankung treten die Schmerzen nicht nur in Bewegung, sondern auch in Ruhe auf. Durch die mangelnde Durchblutung geht Gewebe zugrunde, sodass Finger oder Zehen absterben können.
Auch akute arterielle Verschlüsse in Bauch-, Leisten- und Beinarterien können als Folge der Arteriosklerose auftreten. Die klinische Manifestation des akuten Verschlusses an den Extremitäten ist durch sechs Symptome gekennzeichnet: Schmerz, Hautblässe, Pulslosigkeit, Sensibilitätsstörungen, motorische Ausfälle und Entkräftung. Verstopft hingegen plötzlich eine Arterie des Darms, liegt ein sogenannter Mesenterialinfarkt vor. Typische Symptome eines solchen Infarktes sind starke Bauchschmerzen, Darmkoliken, Durchfall oder kompletter Kotverhalt durch einen Darmverschluss. Bei jedem akuten arteriellen Verschluss droht Gewebe irreversibel abzusterben, sodass ein Arterienverschluss immer ein Notfall ist.
Bei Ablagerungen in den Nierenarterien können sich Nierenfunktionsstörungen entwickeln. Auch Erektionsstörungen wie die Impotenz können die Folge einer Arteriosklerose sein.
Arteriosklerose – Therapie
Der Fokus bei der Therapie der Arteriosklerose liegt auf einer Umstellung der Lebensweise. Häufig zeigt eine solche konservative Therapie ähnliche Erfolge wie eine medikamentöse Behandlung.
Patienten mit Übergewicht sollten zwingend abnehmen. Erstrebenswert ist ein BMI-Wert zwischen 20 und 25. Doch auch für Patienten mit Normalgewicht spielt die richtige Ernährung eine entscheidende Rolle. Tierische Fette sollten nur selten auf dem Speiseplan stehen, Obst und Gemüse dürfen hingegen nach Herzenslust verzehrt werden. Als besonders effektiv hat sich die sogenannte Mittelmeerkost erwiesen, die sich durch einen hohen Obst- und Gemüseanteil, viele gesunde pflanzliche Fette sowie den regelmäßigen Verzehr von Seefisch auszeichnet. Bei erhöhten Homocysteinwerten kann eine Nahrungsergänzung mit Vitamin B12, B6 und B9 (Folsäure) sinnvoll sein. Auf Alkohol sollte bestenfalls komplett verzichtet werden. Ebenso stellt das Rauchen einen großen Risikofaktor dar. Wer sich das Rauchen abgewöhnt, weist nach zwei Jahren dasselbe Risiko für Herz-Kreislauf-Erkrankungen auf wie ein Nichtraucher. Bereits nach einer Woche sinkt der Blutdruck und Herz und Gewebe werden besser mit Sauerstoff versorgt.
Ebenso wichtig wie eine gesunde Ernährung und der Tabakverzicht ist körperliche Aktivität. Ausreichend Bewegung hilft nicht nur bei der Gewichtsreduktion, sondern wirkt sich auch direkt positiv auf die Herz- und Gefäßgesundheit aus. Schon tägliche Spaziergänge in moderatem Tempo können das Risiko für Herz-Kreislauf-Erkrankungen senken.
Bei der medikamentösen Behandlung der Arteriosklerose kommen dieselben Medikamente zum Einsatz wie bei anderen Herz-Kreislauf-Erkrankungen. Wirkstoffe wie Acetylsalicylsäure und Clopidogrel sollen die Blutgerinnung herabsetzen, den Blutfluss verbessern und damit Blutgerinnseln (Thromben) vorbeugen. Bei erblichen Fettstoffwechselstörungen, die sich allein durch eine Ernährungsumstellung nicht beeinflussen lassen, kann der Arzt Cholesterin-Synthese-Hemmer, die sogenannten Statine, verordnen. Diese sollen die LDL-Cholesterin-Konzentration im Blut senken und die Plaqueablagerungen an den Gefäßinnenwänden stabilisieren.
Auch weitere Risikofaktoren der Arteriosklerose wie der Bluthochdruck oder die Stoffwechselerkrankung Diabetes mellitus können medikamentös behandelt werden.
Ist die Gefäßverengung zu weit fortgeschritten, können invasive Therapien wie Bypassoperationen sowie Stents oder Ballondilatationen erforderlich sein. Bei einem Bypass wird operativ eine Überbrückung für die verengten Gefäßstellen hergestellt. Meist finden Bypassoperationen am Herzen statt, um eine ausreichende Blutversorgung bei verengten oder komplett verschlossenen Koronararterien herzustellen. Ein Stent ist hingegen ein röhrenförmiges Implantat aus Kunstfasern oder Metall, das durch eine Stabilisierung und Aufdehnung des betroffenen Gefäßes einem kompletten Gefäßverschluss entgegenwirken soll.
Arteriosklerose – Vorbeugung
Der Arteriosklerose und ihren Folgeerkrankungen lässt sich mit einer gesunden und ausgewogenen Ernährung gut entgegenwirken. Auch Gewichtsreduktion und regelmäßige Bewegung eignen sich zu Prävention der Gefäßverkalkung. Dabei sind insbesondere leichte Ausdauersportarten und moderate Bewegung im Alltag zur Förderung der Herz- und Kreislaufgesundheit empfehlenswert. Wer eine Arteriosklerose verhindern möchte, sollte zudem grundsätzlich auf Zigaretten verzichten. So weist ein 40 Jahre alter Raucher gegenüber einem Nichtraucher im selben Alter ein bis zu 15-fach höheres Risiko für einen Herzinfarkt auf.
Bildnachweis: © hywards / shutterstock.com